A Leishmaniose é conhecida essencialmente pela sua prevalência em canídeos e roedores, contudo, pode afectar diversas espécies animais, incluindo o Homem. Especificamente na espécie humana, pode ser causada por 21 espécies distintas de protozoários patogénicos do género Leishmania.
Tipos de Leishmaniose
A manifestação, expressão e gravidade da Leishmaniose dependem fundamentalmente da interacção parasita-hospedeiro, mais concretamente da resposta do sistema imunitário do Homem, quando é este o infectado, face à virulência do protozoário e ao padrão de isoenzimas expressado por cada espécie. Assim, é possível encontrar 3 diferentes tipos de Leishmaniose: cutânea, mucocutânea e visceral, sendo a primeira a menos grave e mais comum, e a última a mais severa e responsável pela maior taxa de mortalidade associada a esta patologia.
-
Leishmaniose Cutânea (LC)
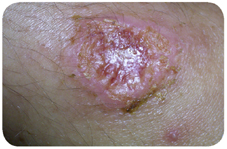
Figura 1 – Exemplo de úlcera característica de Leishmaniose cutânea.
A Leishmaniose cutânea (Figura 1) caracteriza-se pelo aparecimento de lesões cutâneas, especificamente pápulas que evoluem para úlceras no local da picada do insecto vector infectado. Geralmente são numerosas, podendo mesmo chegar às 200, e as regiões corporais mais afectadas são as que se encontram mais expostas, como, por exemplo, a face e os membros. O período de incubação deste tipo de Leishmaniose varia com as condições características do local em que o individuo se encontra e pode ir de 2 semanas a 3 anos (sendo comum em diversos locais variar entre 2 e 8 semanas). Os pacientes com estas lesões, ainda que recuperem totalmente da doença, num período de 3 a 18 meses em 90% dos casos, permanecem geralmente com cicatrizes duradouras que estão frequentemente associadas a posteriores conflitos.
Existe, no entanto, uma forma mais grave de Leishmaniose cutânea: a Leishmaniose cutânea difusa. Neste caso, os doentes apresentam lesões cutâneas crónicas, semelhantes às verificadas na lepra, e cujo tratamento é mais difícil e moroso.
-
Leishmaniose Mucoutânea (LMC)
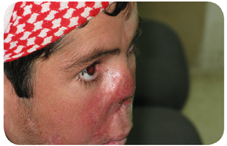
Figura 2 – Lesão provocada por Leishmaniose mucocutânea ao nível da cavidade nasal.
Contudo, nem todas as lesões decorrentes da infecção por Leishmania spp. se manifestam ao nível das mesmas estruturas. No caso da Leishmaniose mucocutânea (Figura 2) verifica-se a destruição de mucosas e tecidos adjacentes, nomeadamente ao nível da cavidade nasal, oral e faringe. Geralmente este tipo da doença conta com um período de incubação de 1 a 3 meses, ou mesmo de vários anos quando resulta de uma prévia LC. À semelhança do que ocorre no primeiro tipo de Leishmaniose referida, também as marcas deixadas por este tipo da patologia podem ser factor de rejeição social.
-
Leishmaniose Visceral (LV)
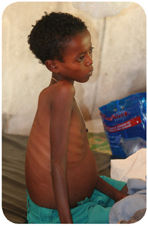
Figura 3 – Criança com Leishmaniose visceral.
Por outro lado, os protozoários do género Leishmania podem ainda infectar órgãos internos, provocando a Leishmaniose visceral, também designada por Kala-Azar (Figura 3). O período de incubação deste tipo de Leishmaniose varia entre 3 a 8 meses e os sintomas associados a esta forma da doença passam por febre, emagrecimento, hiperpigmentação da pele, hepatoesplenomegalia (em que o baço geralmente apresenta um maior aumento relativo que o fígado), linfadenopatia, pancitopenia e hipergamaglobulinemia. Em casos mais esporádicos, há registo de infecção ao nível dos pulmões, pleura, laringe, estômago, intestino delegado e medula óssea. Ainda assim, há casos em que a LV pode ser assintomática; contudo e na maioria dos casos não tratados, pode tornar-se crónica e mesmo fatal num intervalo de 2 anos, não só pela virulência inerente ao agente, mas também peladebilidade imunitária que este causa.
Diagnóstico
O diagnóstico de Leishmaniose pode ser difícil dada a diversidade do agente patogénico, o espectro de gravidade de cada forma da doença e mesmo a semelhança da sua apresentação clínica com a de outras patologias.
-
Leishmaniose Cutânea e Mucocutânea
Os métodos utilizados no diagnóstico de cada um destes dois tipos de Leishmaniose são bastante semelhantes. Geralmente efectua-se um exame microscópico de esfregaços ou biópsias recolhidos a partir do local da lesão, mas pode também recorrer-se à Reacção Intradérmica de Montenegro.
A identificação da espécie de Leishmania responsável por cada caso pode ser feita recorrendo à electroforese de isoenzimas do parasita, à aplicação de anticorpos monoclonais ou, mais comummente, realizando um PCR, ainda que no âmbito terapêutico nem sempre seja absolutamente fundamental.
-
Leishmaniose Visceral
A Leishmaniose visceral conta com métodos de diagnóstico semelhantes aos das Leishmaniose Cutânea e Mucocutânea: normalmente recorre-se à medula óssea e nódulos linfáticos, regiões que conferem maior sensibilidade aos testes, para efectuar biópsias diagnósticas. Menos frequentemente, o baço também pode ser fonte de tecidos para análise. Todavia, como é difícil recolher material dos referidos órgãos, têm vindo a ser desenvolvidos procedimentos serológicos, como a Reacção de Aglutinação Directa e a detecção de anticorpos específicos contra antigénios de Leishmania spp..
Encontram-se actualmente em estudo novas técnicas que se espera virem a permitir diagnosticar Leishmaniose, por exemplo, através de uma simples análise à urina.
No que respeita à identificação da espécie do patogénio, tal como nos casos de LC e LMC, um PCR é eficiente nesta determinação.
Terapêutica
Durante cerca de 60 anos a terapêutica aplicada aos diversos tipos de Leishmaniose foi muito semelhante e baseou-se, fundamentalmente, na administração de fármacos do grupo dos antimoniais pentavalentes (Sb (V)). Também medicamentos à base de pentamidina e anfotericina B foram utilizados, ainda que se soubesse que eram mais tóxicos. No entanto, sempre se registaram dificuldades ao nível da eficácia dos tratamentos. Por um lado, verificava-se um grande ganho de resistência por parte do patogénio face aos princípios activos aplicados, e por outro, a capacidade económica que cada paciente tinha para requerer cuidados médicos sempre ditou quem os recebia ou não.
Hoje em dia, a variedade de terapêuticas aplicadas à Leishmaniose aumentou, mas continua a recorrer-se, geralmente e nos casos mais graves, a medicamentos potencialmente tóxicos e que provocam efeitos secundários consideráveis. Contudo, não havendo alternativas eficazes não-invasivas e economicamente viáveis, não se pode abandonar a prescrição destes fármacos.
Tratamento direccionado
-
Leishmaniose Cutânea
Embora esta forma da doença, na generalidade dos casos, seja autolimitada, há que ter em conta que, dado o espectro alargado de gravidade da patologia, principalmente na América, existem casos específicos que necessitem tratamento. Por outro lado, o período de recuperação é relativamente longo e as cicatrizes deixadas pela doença significativas. Por todo este conjunto de motivos, foram desenvolvidas terapêuticas específicas para a LC, quer localizadas, quer sistémicas, que visam melhorar o prognóstico do doente, tornar a recuperação mais rápida e as cicatrizes deixadas pela Leishmaniose menos evidentes.
No entanto, nas regiões em que não há registo de LMC e consequentemente o risco de progressão para esta forma é mais escasso, os pacientes com apresentação menos severa de LC, isto é, aqueles que exibem poucas úlceras e em locais pouco expostos, podem ser aconselhados apenas ao seguimento de um plano de vigilância médica, sem que seja premente um tratamento farmacológico.
Tratamento localizado
Este tipo de tratamento é indicado para casos de Leishmaniose cutânea com origem no Velho Mundo, para aqueles em que não há risco de progressão para Leishmaniose mucocutânea, ou aqueles infectados por patogénios da espécie L. mexicana. Pacientes em que as lesões não sejam numerosas ou os nódulos linfáticos não se encontrem afectados são também possíveis candidatos à terapia localizada.
Existem diversos métodos a que se pode recorrer neste tipo de terapêutica, como por exemplo: crioterapia, infravermelhos, imunomoduladores locais (combinados com antimoniais), antibióticos, antimoniais pentavalentes, entre outros.
Tratamento sistémico
Para casos de Leishmaniose cutânea com origem no Novo Mundo, à excepção das infecções por L. mexicana, bem como para todos aqueles que também já registem lesões nas mucosas ou nos nódulos linfáticos é aconselhada uma terapia sistémica.
À semelhança do que acontece com o tratamento localizado, também o sistémico conta com várias opções, como: Antimoniais pentavalentes, antimicrobianos e anti-fúngicos.
-
Leishmaniose Mucocutânea
Ao contrário do que se verifica no caso da LC, a variante mucocutânea não conta ainda com uma terapêutica muito variada. As formas mais satisfatórias de tratamento deste tipo da doença residem na aplicação de fármacos anti-fúngicos.
-
Leishmaniose Visceral
Os tratamentos aplicados no combate à Leishmaniose visceral e a complicações decorrentes da Leishmaniose visceral baseiam-se principalmente em antimoniais pentavalentes, anti-fúngicos, antineoplásicos, antimicrobianos e antibióticos.
Prevenção
Quando se fala de doença, é incontornável referir-se se é ou não possível a prevenção da mesma e, em caso afirmativo, como se poderá proceder nesse sentido.
No caso da Leishmaniose, esta prevenção é efectivamente possível e existem vários métodos com potencial para se revelarem eficazes. Por um lado, pode tentar controlar-se o número e a dispersão de vectores transmissores do parasita, quer recorrendo ao controlo químico (aplicação de produtos repelentes no interior das casas e utilização de redes protectoras de cama impregnadas de repelente, por exemplo), quer recorrendo ao controlo biológico (tentativa de interrupção propositada do ciclo de vida do díptero em questão, por exemplo, para que não atinja o estadio em que se torna vector da Leishmaniose). Por outro lado, pode actuar-se ao nível dos reservatórios da doença, intervindo farmacologicamente nos animais infectados, controlando a incidência da patologia sobre eles, ou aplicando-lhes igualmente repelentes que afastem potenciais vectores. Porém, para que estas medidas possam ser eficazes, as populações têm que estar sensibilizadas para a prática de determinados comportamentos.
Por outro lado, está a ser estudada uma potencial nova forma de prevenção da Leishmaniose: a vacina. Ainda que não exista uma vacina eficiente para a patologia em questão, já se testaram várias combinações de patogénios atenuados/mortos com citocinas ou mesmo fármacos, tendo o grau de satisfação dos resultados sido diverso, mas nunca suficientemente satisfatório. Realizaram-se igualmente ensaios para vacina com um antigénio proveniente das glandulas salivares do díptero vector, com a finalidade de explorar o controlo da Leishmaniose através da actuação contra o fluído em que o agente é injectado no hospedeiro.
References:
- Davies CR, Kaye P, Croft SL, Sundar S. 2003. Leishmaniasis: new approaches to disease control. BMJ 82: 326–377.
- Modabber F, Buffet PA, Torreele E, Milon G, Croft SL. 2007. Consultative meeting to develop a strategy for treatment of cutaneous leishmaniasis. Institute Pasteur, Paris. 13–15 June, 2006. Kinetoplastid Biology and Disease 6 (3): 1-24
- Piscopo TV, Mallia AC. 2006. Leishmaniasis. Postgrad Med J 82:649–657.
- Sharma U, Singh S. 2008. Insect vectors of Leishmania: distribution, physiology and their control. J Vector Borne Dis 45: 255–272.
- Sweet RL, Gibbs RS. 2002. Parasitic Disease in Pregnancy. In: Lippincott Williams & Wilkins, editor. Infectious Diseases of the Female Genital Tract. Philadelphia. http://www.msdlatinamerica.com/ebooks/InfectiousDiseasesoftheFemaleGenitalTract/sid537928.html
- Tavares J, Ouaissi A, Cordeiro-da-Silva A. 2008. Therapy and Further Development of Anti-Leishmanial Drugs. Current Drug Therapy 3 (3): 1-5.
- TDR. s/d. Leishmaniasis. Disponível em: http://apps.who.int/tdr/svc/diseases/leishmaniasis
- WHO. 2010a. Initiative for Vaccine Research (IVR) » Leishmaniasis. Disponível em: http://www.who.int/vaccine_research/diseases/soa_parasitic/en/index3.html
- WHO. 2010b. Leishmaniasis » Cutaneous leishmaniasis. Disponível em: http://www.who.int/leishmaniasis/cutaneous_leishmaniasis/en/index.html
- WHO. 2010c. Leishmaniasis » Mucocutaneous leishmaniasis. Disponível em: http://www.who.int/leishmaniasis/mucocutaneous_leishmaniasis/en/index.html
- WHO. 2010d. Leishmaniasis » Mucocutaneous leishmaniasis. Disponível em: http://www.who.int/leishmaniasis/visceral_leishmaniasis/en/index.html
- WHO. 2010e. Education is key to controlling visceral leishmaniasis. Bull World Health Organ 88: 11–12




